了解皮肤炎症的日常管理策略
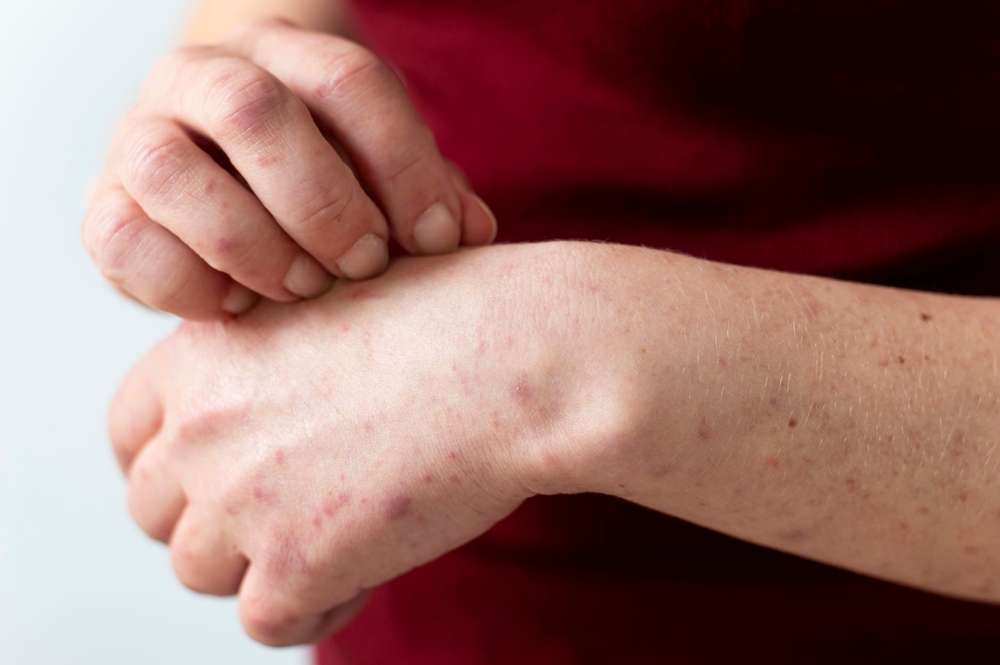
特应性皮炎,俗称湿疹,是一种常见的慢性皮肤炎症,其特征是皮肤干燥、瘙痒、发红和刺激。这种皮肤状况不仅影响身体健康,也可能对患者的生活质量造成显著影响。有效的日常管理对于控制症状、减少发作频率和维持皮肤健康至关重要。通过深入理解皮肤屏障功能、采取适当的护理措施以及识别并避免诱发因素,可以帮助患者更好地应对这一挑战,从而提升整体福祉。
本文仅供参考,不应被视为医疗建议。请咨询合格的医疗专业人员以获取个性化指导和治疗。
皮肤屏障功能与湿疹的关联
皮肤作为我们身体的第一道防线,其最外层的表皮(epidermis)扮演着至关重要的角色,尤其是在维持皮肤屏障(barrier)功能方面。这个屏障由角质细胞和细胞间脂质(如神经酰胺、胆固醇和脂肪酸)构成,共同作用以防止水分流失,并抵御外部刺激物、过敏原和微生物的入侵。在特应性皮炎(eczema)患者中,这种精密的皮肤屏障往往存在结构和功能上的缺陷。这种缺陷导致皮肤更容易出现干燥(dryness),水分从皮肤深层快速蒸发,进而引发瘙痒(itch)和炎症(inflammation)。受损的屏障也使得皮肤对环境中的刺激物和过敏原更加敏感(sensitivity),从而更容易诱发皮疹(rash)和刺激(irritation)。深入理解这一机制是有效管理特应性皮炎,从根本上改善皮肤健康(health)的基础。
全面细致的日常皮肤护理与保湿
有效的日常皮肤护理是特应性皮炎管理(management)中不可或缺的一环。首先,温和清洁是关键。建议选择不含皂基、香料、染料和刺激性化学成分的洁肤产品,这些产品通常具有中性或弱酸性pH值,有助于维护皮肤的天然酸性环境。洗澡时应使用温水而非热水,并尽量缩短淋浴或泡澡的时间,一般建议控制在5-10分钟以内,以避免过度去除皮肤的天然油脂。洗澡后,切忌用力摩擦皮肤,应轻轻拍干,并在皮肤仍微湿的几分钟内立即涂抹大量的润肤剂。润肤剂的选择应根据皮肤的干燥程度和个人喜好。例如,乳液质地较轻,适合日常和轻度干燥;乳霜质地适中,保湿效果较好;而软膏质地最厚重,能在皮肤表面形成强效的保护膜,特别适合极度干燥或夜间使用。持续且频繁的保湿(hydration)能够有效补充皮肤水分,修复受损的屏障,显著缓解干燥和瘙痒,从而提供长效的缓解(relief)。
识别并有效管理湿疹发作诱因
特应性皮炎的发作(flare)往往不是随机的,而是由特定的内部或外部诱因触发。识别并尽可能避免这些诱因对于控制病情至关重要。常见的环境诱因包括极端温度变化(过冷或过热)、低湿度环境、花粉、灰尘螨、宠物皮屑以及某些霉菌。接触性刺激物如粗糙的羊毛衣物、合成纤维、肥皂、清洁剂、香水、消毒剂和某些金属(如镍)也可能引发皮肤刺激。此外,压力和情绪波动也被证实是重要的诱发因素,可能通过影响免疫系统和皮肤屏障功能而加剧病情。患者可以通过记录“诱因日记”,详细记录食物摄入、环境暴露、使用的产品以及皮肤状况的变化,从而系统性地找出自己的特定诱因。一旦识别出诱因,便可有针对性地采取措施,例如选择纯棉衣物、使用空气净化器、避免已知过敏原,并学习压力管理技巧。尽管瘙痒难以忍受,但抓挠会进一步破坏皮肤屏障,加重炎症,形成“瘙痒-抓挠”的恶性循环。因此,保持指甲短而整洁,必要时佩戴棉手套,以及通过冷敷或湿敷来缓解瘙痒感,都是重要的管理策略。
专业的皮肤科诊疗与长期健康管理
对于特应性皮炎这种慢性皮肤状况(condition),除了日常护理之外,专业的皮肤科(dermatology)诊疗同样不可或缺。皮肤科医生能够根据患者的具体情况,进行准确的诊断,并制定个性化的治疗和长期管理方案。这可能包括处方外用药物,例如外用皮质类固醇(用于快速控制炎症和皮疹)和钙调磷酸酶抑制剂(适用于长期维持治疗,减少类固醇的副作用)。对于严重或顽固的病例,医生可能会考虑光疗(如窄谱UVB),或口服/注射的全身性药物,包括免疫抑制剂、生物制剂或JAK抑制剂等新型疗法。关键在于与医生保持持续的沟通,定期复诊,以便根据病情变化及时调整治疗方案。医生还会提供关于如何正确使用药物、管理潜在副作用以及预防感染的详细指导。通过将专业医疗干预与日常自我护理相结合,患者可以更有效地控制病情,减少发作频率和强度,最终提升整体健康水平(health)和生活质量。
特应性皮炎的有效管理是一个综合性的过程,它要求患者对皮肤状况有深入的理解,并积极参与到日常护理和生活方式的调整中。通过持续的保湿、避免已知诱因、以及与皮肤科医生紧密合作,患者能够更好地控制炎症、缓解症状,从而实现长期的皮肤健康和舒适。